Операция при туберкулезе показана в случае неэффективности химиотерапии, наличии необратимых морфологических изменений или осложнений заболевания, которые угрожают жизни пациента.
Наиболее распространено 2 вида операций:
Лобэктомия – удаление пораженной доли легкого. Ее назначают тогда, когда поражена 1 доля легкого. Дыхательная функция сохраняется в большей степени. Успешная лобэктомия гарантирует длительную выживаемость пациента без рецидива заболевания.
Пневмоэктомия – удаление легкого. Удаление легкого считается радикальным методом лечения туберкулеза. Решение о его необходимости принимает консилиум разнопрофильных специалистов. После проведения пневмоэктомии дыхательная способность человека снижается в 2 раза. Пневмоэктомия показана при поликавернозном процессе, фиброзно-кавернозном туберкулезе, огромной каверне. Она показана, когда очаг находится в центральной части легких или инфильтраты наблюдаются на всей части органа. Также операцию проводят, если процесс распространился на легочную артерию или вену.
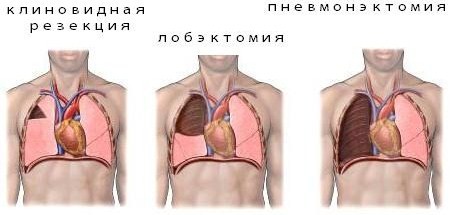
Существуют и другие виды операций: торакопластика, операция на каверне, плеврэктомия, операция на бронхах, удаление лимфатических узлов, торакостомия.
Как проводится операция на легких
Вначале больной проходит диагностику. Специалисты определяют общее состояние второго легкого и выясняют, сможет ли оно взять на себя функции удаленного органа. Кроме того, врачи оценивают состояние сердца, ведь не каждый пациент сможет выдержать сложное хирургическое вмешательство. Также специалисты изучают список лекарственных препаратов, которые принимают больные. В случае необходимости некоторые из них могут быть на время отменены. Операция проводится следующим образом. Хирург вскрывает грудную клетку и получает доступ к пораженному легкому. Далее вскрывается плевральная полость и выделяется легкое. Его разрезают по междолевой борозде и отделяют пораженную долю. При пневмоэктомии удаляют все легкое. После отделения спаек осуществляется гемостаз кровоточащих участков. При полном удалении легкого изымается и его корень. Место иссечения зашивают. Для проверки герметичности швов полость заполняется физиологическим раствором. При выделении пузырьков требуется наложение дополнительных швов. Раствор удаляется при помощи специального электронасоса. Несколько раз проводится промывание, которое способствует удалению сгустков крови и дезинфекции плевральной полости. Прооперированного пациента переводят в отделение интенсивной терапии.
 Риски
Риски
Операция на легких всегда сопровождается определенными рисками. Организм больного подвергается структурным повреждениям и расстройствам функциональных систем (газообмена, кровообращения и пр.), кровопотерям, боли и негативному воздействию анестезии. В некоторых случаях (5%) хирургическое вмешательство приводит к гибели организма.
Полость после пневмоэктамии
Полость, оставшаяся после пневмоэктомии, начинает постепенно запустевать. Ее размеры зависят от роста пациента, конституции его тела и смещения средостения непосредственно перед хирургическим вмешательством. Вначале она заполнена воздухом и тканевой жидкостью с примесью крови. В некоторых случаях купол диафрагмы может повышаться до второго ребра. От этого процесса зависит дальнейшее смещение сердца. Вместе с сердцем смещается пищевод, крупные сосуды, купол диафрагмы, грудная аорта. После завершения этих процессов остается небольшое пространство, заполненное серозной жидкостью. Бывает, полость зарастает фиброзной тканью и жидкость не обнаруживается. У многих пациентов подобные смещения не вызывают нарушений в работе органов. В целом больные нормально переносят удаление целого легкого или его доли. У них наблюдается компенсация органов дыхания и гемодинамики. Трудоспособность также восстанавливается. Однако некоторые пациенты жалуются на небольшие болевые ощущения при приеме пищи.
Искусственное заполнение полости
В некоторых случаях для профилактики осложнений после пульмоэктомии используется искусственное заполнение полости. В плевральную полость вводят баллон и нагнетают жидкость. Одновременно ставится дренаж с целью эвакуации плеврального содержимого. Через 48 часов жидкость из баллона удаляют, а его извлекают из полости. Такой метод способствует усиленному формированию фиброторакса и позволяет избежать баллотирования средостения. Некоторые хирурги предпочитают замещать плевральную полость с помощью синтетических материалов, но они могут вызвать аллергическую реакцию, поэтому этот метод не сильно распространен. Иногда в полость вводятся взвеси фибробластов, что благоприятно сказывается на формировании фиброторакса и решает проблемы, связанные со смещением средостения.
Осложнения после операции
Сразу же после операции на легких пациентов преследуют сильные болевые ощущения, поэтому им назначают соответствующие анальгетики. Отмечается нарушение функций дыхания, могут наблюдаться признаки кислородной недостаточности — затрудненное дыхание, одышка, нехватка кислорода, головокружение, учащенное сердцебиение. Но не стоит переживать по этому поводу. Современные палаты оборудованы звуковой и световой сигнализацией, которая подводится к посту медсестры, к кроватям проведен газопровод с кислородом. В отделениях интенсивной терапии всегда имеются кислородные подушки, поэтому если вы почувствуете нехватку воздуха, вам вовремя окажут помощь. Отделения имеют в запасе разные бронхолитические и сосудистые средства, сердечные гликозиды, кровоостанавливающие препараты. На протяжении 6-12 месяцев после хирургического вмешательства больного сопровождает нарушение дыхания. Возможны септические осложнения, образование бронхиального свища. При пневмоэктомии пациенты отмечают впадение грудной клетки. Со временем этот дефект исчезает, но не до конца. Бывает, что в полости скапливается жидкость, которая образуется по причине развития плеврита. Ее скопление требует повторной диагностики.
А что делать, если поражено 1 оставшееся легкое
Если пациенту была проведена пульмоэктомия, но процесс туберкулеза распространился на 1 оставшееся легкое, то специалисты стараются избежать хирургического вмешательства всеми известными способами. По возможности проводят торакопластику или иссекают верхушку оставшегося легкого. К сожалению, трансплантация легких в этом случае противопоказана, поэтому нужно всеми силами пытаться укрепить свой иммунитет. Здоровый организм легче справляется с инфекцией.
О чем говорит статистика
На протяжении нескольких лет 76% больных, у которых было удалено легкое, чувствуют себя абсолютно здоровыми и способны вести трудовую деятельность. 20% больных отмечают частичное улучшение. Мене 4% пациентов не смогли перенести операцию. Что касается людей с частично удаленными легкими, то 80% ощущают себя здоровыми, около 9% отмечают частичное улучшение. Около 7% не отмечают улучшений и чувствуют себя так же, как и до операции, до 4% не перенесли операцию или скончались от ее последствий (нагноительного процесса, генерализации туберкулезного процесса и пр. факторов).
Особенности реабилитационного периода
Реабилитационный период может длиться до 2 лет. Больным рекомендовано соблюдать специальную диету, обогащать свой организм минералами и необходимыми микроэлементами, принимать витаминные комплексы, выполнять специальные дыхательные и физические упражнения. Следует полностью отказаться от курения и алкоголя, стараться избегать пребывания в прокуренных, душных и влажных помещениях. Нужно укреплять иммунитет и не допустить образования избыточной массы тела.
36678 Всего 2 Сегодня
 Пыльца сосны от туберкулеза!
Купить тут(нажать)
Пыльца сосны от туберкулеза!
Купить тут(нажать)
 Исландский мох от туберкулеза!
Купить тут(нажать)
Исландский мох от туберкулеза!
Купить тут(нажать)
 Настойка Восковой моли против туберкулеза!
Настойка Восковой моли против туберкулеза!
 Экспресс Тест на туберкулез набор ИммуноХром
Экспресс Тест на туберкулез набор ИммуноХром
 Экстракт Восковой моли (пчелиная огневка)
Экстракт Восковой моли (пчелиная огневка)
 Экстракт Маклюры (Адамово яблоко)
Экстракт Маклюры (Адамово яблоко)
 Желчь медведя настойка
Купить тут(нажать)
Желчь медведя настойка
Купить тут(нажать)




 Риски
Риски






 Экспресс Тест на туберкулез с использованием набора ИммуноХром-анти-МТ
Экспресс Тест на туберкулез с использованием набора ИммуноХром-анти-МТ Купить настойку экстракт восковой моли
Купить настойку экстракт восковой моли Настойка пчелиной огнёвки против туберкулеза. Купить
Настойка пчелиной огнёвки против туберкулеза. Купить Народные средства от туберкулеза легких
Народные средства от туберкулеза легких Настойка Адамова Яблока. Купить экстракт Маклюры
Настойка Адамова Яблока. Купить экстракт Маклюры Купить Прополис, применение в лечении туберкулеза
Купить Прополис, применение в лечении туберкулеза Цетрария исландская(мох) — спасение от туберкулезной палочки
Цетрария исландская(мох) — спасение от туберкулезной палочки Применение медведки в китайской традиционной медицине
Применение медведки в китайской традиционной медицине ЖЕЛЧЬ МЕДВЕДЯ НАСТОЙКА
ЖЕЛЧЬ МЕДВЕДЯ НАСТОЙКА Сосновая пыльца от 900р — свойства, где купить, отзывы
Сосновая пыльца от 900р — свойства, где купить, отзывы





В апреле 2015 сделали резекцию правого лёгкого.удалили верхнюю долю,часть средней и часть нижней долей.Через месяц была шестирёберная торакрпластика.С октября 2015 по апрель 2016 посещала лечебно-физкультурный диспанцер.А в мае 2016 года сошла с места лопатка.я стала чувствовать ,что она у меня крутится при малейшем движении,стала хрустеть и как бы щёлкать,опускаю руку и чувствую кость в области подмышки,раньше этого не было.Болит вся правая сторона.Как долго это будет длится и что делать в этой ситуации?Мне посоветовали специальный корсет,который зафиксирует лопатку.От постоянных болей уже устала.Что делать с лопаткой?
Здравствуйте! Приезжайте в Тюмень, постараемся исправить.